María Silva
Agencia Reforma
Desde hace 26 años, en octubre, diversas organizaciones a nivel internacional realizan una promoción intensa contra el cáncer de mama.
“Hay tres acciones que se deben realizar para mantenerse activas en esta lucha. Lo primero es autoexplorarse mensualmente las glándulas mamarias; la revisión médica y la mamografía cada año”, explica Yazmín Ramírez, radióloga con especialidad en imagen de la glándula mamaria del Hospital Universitario de la UANL.
“De acuerdo con información científica actual, la mamografía es el mejor método de imagen que existe para la detección del cáncer de mama en mujeres sin ningún síntoma o molestia, lo que permite encontrar tumores o lesiones menores a 1 cm de tamaño, y esto se traduce en vivir más años con una mejor calidad de vida”, agrega la especialista.
También es cierto que en el 20 por ciento de estos casos el cáncer no podrá ser detectado con este método de imagen. Por esa razón se han implementado otros estudios que coadyuvan en la detección a tiempo, como el ultrasonido, la elastografía, la mamografía 3D o tomosíntesis, la resonancia magnética nuclear, y la mamografía por emisión de positrones (PEM).
“Es importante saber que estos estudios deben ser solicitados por un médico, ya sea el radiólogo o cualquier otro especialista que forme parte del equipo multidisciplinario que atiende las enfermedades de la glándula mamaria (el cirujano, el ginecólogo o el oncólogo).
“Por ejemplo, el ultrasonido se indica en mujeres menores de 40 años con alguna alteración palpable o aquellas que se han realizado una mamografía y se observa un tejido fibroglandular muy denso, lo cual es muy común en nuestra población”, describe Ramírez.
Sucede lo contrario con el PEM, un estudio que utiliza un radionúclido que se inyecta por vía intravenosa; posterior a esto se toman imágenes de la mama, y si existe un cáncer, el tumor atrapa intensamente el radionúclido inyectado y eso se puede observar fácilmente en las imágenes.
Sin embargo, se utiliza con poca frecuencia debido principalmente al costo y la dosis de radiación que implica, señala.
Se recomienda este método de forma mensual en las mujeres fértiles, una semana después de haber terminado la menstruación, y para quienes ya no tienen el periodo se puede hacer cualquier día del mes, pero de forma fija para que funcione, señala.
Mutación genética
Las mutaciones en estos genes se pueden encontrar principalmente en mujeres con familiares jóvenes que han padecido este mal, pero este cáncer de mama hereditario no es lo más común.
“Estamos hablando de entre el 5 y 10 por ciento de todos los cánceres de mama que se presentan”, agrega la especialista.
“La manera de saber si se tienen mutaciones en estos genes es por medio de un análisis genético de las células sanguíneas, sin embargo, este estudio es muy costoso.”
Si el estudio arroja que existe una mutación en estos genes, significa que hay un mayor riesgo de sufrir el cáncer de mama. Lo que se les ofrece a estas pacientes es la vigilancia médica y estudios de imagen; la otra opción es la mastectomía profiláctica.
El dilema de la mastectomía
profiláctica
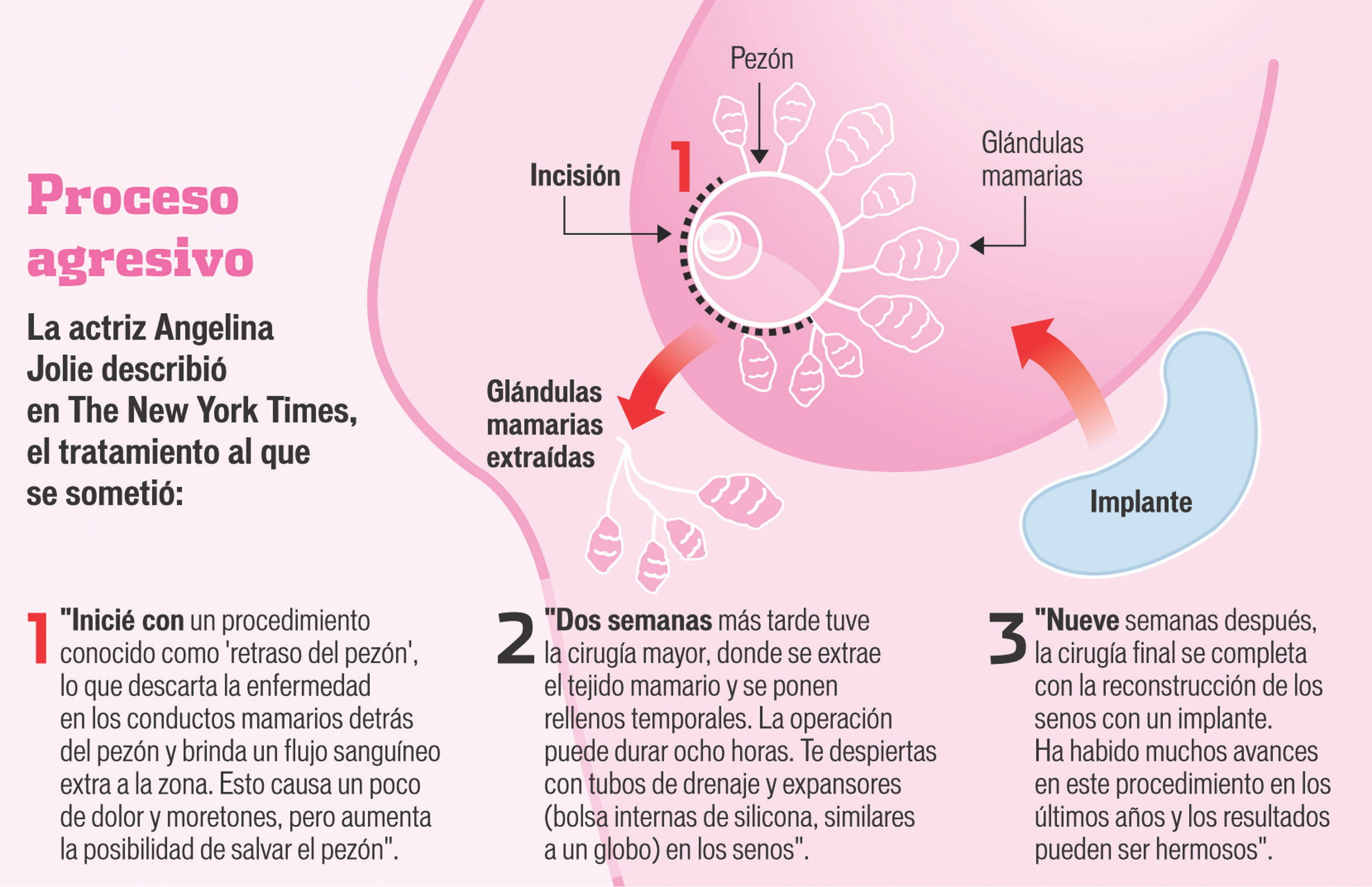
Con la noticia a nivel internacional de que Angelina Jolie logró alejarse casi en un 90 por ciento de padecer cáncer de mama luego de someterse a una doble mastectomía profiláctica al detectarle una mutación del gen BRCA1, relacionado con este mal, la pregunta es si está indicada en cualquier mujer que presente factores de riesgo.
Este gen, junto con el BRCA2, se asocia también con el cáncer de ovario, causa por la que murió la madre de la actriz, y la probabilidad de desarrollar ambos cánceres cuando una paciente presenta estas mutaciones es de entre un 60 y 80 por ciento.
Para realizar la mastectomía profiláctica se debe individualizar el caso de cada paciente, explica Sonia Flores Moreno, cirujana oncóloga con especialidad en glándula mamaria.
“Recientemente se prefiere utilizar el término mastectomía reductora de riesgo, que es como la que se realiza para el cáncer, pero la diferencia es que la paciente que aún no lo padece cumpla los criterios para ser considerada de riesgo elevado.
“En este tipo de mastectomía generalmente se considera preservar la areola y el pezón, es importante discutir con la paciente los pros y contras, y la mayoría prefiere conservar esta área”, agrega Flores Moreno.
El procedimiento consiste en extirpar todo el tejido mamario de ambas glándulas, y al momento de la cirugía se realiza la reconstrucción con un implante mamario y los resultados estéticos son muy aceptables.
Pero lo mejor: el riesgo se reduce en un 90 por ciento.
Candidatas
Entre más edad, explica Flores Moreno, la probabilidad va aumentando, y este factor es para todas las mujeres.
Sin embargo hay un subgrupo de pacientes que tienen un riesgo más elevado: una mujer con cáncer de mama tiene una probabilidad mayor de desarrollar un segundo cáncer en la mama contralateral.
También aquellas que sin tener cáncer de mama portan mutaciones en los genes BRCA1 y/o BRCA2, o que son miembros de una familia con una mutación conocida en un gen con susceptibilidad al cáncer de mama, advierte la especialista.
“Si algún miembro de esta familia presenta mutaciones y desarrolló cáncer de mama es muy probable que estemos frente a un cáncer de mama hereditario”, enfatiza.
“Tener familiares de primera línea (madre, hermana o hija) que, sin demostrar las mutaciones, presentan el cáncer de mama a una edad temprana, menor a los 40 años, o varios tumores primarios en una o ambas glándulas mamarias, o si son varios los miembros de la familia con cáncer de mama o de ovario, aun de segunda línea (tías, primas). Hay riesgo, además, cuando un varón de la familia ha padecido este mal.
“Entre las causas clínicas se consideran pacientes de alto riesgo quienes hayan sido sometidos a una biopsia de mama con resultado de patología con enfermedad de tipo proliferativo: neoplasia lobulillar in situ o hiperplasia ductual atípica, que también son lesiones benignas, pero que aumentan el riesgo de desarrollar cáncer de mama por lo menos cinco veces más que alguien que no recibe este diagnóstico”, comenta Flores Moreno.
Una mujer que recibió radioterapia al tórax, v antes de los 30 años, puede estar en este grupo.
“Pueden ser candidatas a lo que llamamos quimioprevención, que puede reducir de un 50 a un 86 por ciento las probabilidades de desarrollar un cáncer invasor, pero si son muy jóvenes su calidad de vida podría afectarse o tener alguna contraindicación”.